Восстановление дыхания, сердечной деятельности и функций мозга - главные принципы оживления организма . Если после внутриартериального нагнетания и внутривенного переливания крови кровоснабжение сердца не улучшилось, то сильное рефлекторное раздражение сосудистых рецепторов и нервных образований сердца может привести к нарушению сердечной деятельности - фибрилляции, которая может быть прекращена электрическим или химическим методами.
Сразу же после начала артериального нагнетания повышается АД, на фоне чего через 30-40 секунд появляются сердечные сокращения. ЭКГ во время восстановления сердечной деятельности - двуфазные или монофазные комплексы становятся более продолжительными и подразделяются на быструю и медленную части. Наиболее длительны комплексы в момент появления эффективных сокращений сердца, а затем они укорачиваются, приближаясь к норме. Ритм сердечных сокращений значительно учащается (до 100 в минуту). Гипоксия сердца в этот период еще полностью не устранена, поэтому частый ритм приводит к частичной предсердно-желудочковой блокаде, которая вследствие удлинения диастолы способствует последующему восстановлению эффективной сердечной деятельности. Таким образом, при возобновлении сердечной деятельности происходит восстановление нарушенных связей проводящей системы и миокарда, а затем предсердий и желудочков.
Возобновление кровообращения в мозге способствует восстановлению функций ЦНС. С восстановлением функций продолговатого мозга появляется самостоятельное дыхание.
Процесс постепенного восстановления дыхания повторяет в общих чертах те этапы, через которые происходит угасание дыхания при умирании, но в обратном порядке.
С восстановлением самостоятельного дыхания, возбуждение, распространяясь с начавшего функционировать дыхательного центра продолговатого мозга на сосудодви-гательный центр, способствует восстановлению последнего, что, в свою очередь, улучшает состояние ССС. Восстановившееся самостоятельное дыхание является наилучшим стимулятором сердечно-сосудистой системы. Оно способно поддержать или усилить слабую или угасающую сердечную деятельность.
Раннее восстановление дыхания обеспечивает кроме того благоприятный ход восстановления функций высших отделов головного мозга; позднее восстановление дыхания обычно приводит к последующей гибели 100% оживленных организмов.
В начальном периоде восстановления жизненных функций (до восстановления дыхания) в крови резко возрастает количество недоокисленных продуктов - органических кислот - в результате вымывания их из тканей. Энергетические потребности мозга покрываются в этот период за счет гликолиза. Содержание молочной кислоты в головном мозге и оттекающей от него крови продолжает оставаться очень высоким. А уровень содержания гликогена в тканях мозга остается по прежнему низким и гликолиз осуществляется за счет глюкозы мозговой ткани, высокий уровень которой поддерживается гипергликемией. В это же время в ткани мозга нарастает количество креатинфосфата, снижается неорганический фосфор и увеличивается фосфор АТФ.
Уровень окислительных процессов мозговой ткани в это время очень низок, потребление О2 мозгом в начале восстановительного периода близко к нулю. Усиление окислительных процессов наступает позже, после восстановления глазных рефлексов, все еще на фоне интенсивного гликолиза. Только к концу 1 часа после оживления в обмене веществ организма, перенесшего клиническую смерть, начинают преобладать процессы окислительного превращения углеводов. Газообмен в это время также остается пониженным.
Быстрота нормализации обменных процессов в организме, перенесшем клиническую смерть, находится в прямой зависимости от длительности его пребывания в состоянии гипоксии.
В общем к концу 3-го часа после оживления животных, перенесших 5-6 минут клинической смерти, большинство показателей обмена веществ приходит к исходным цифрам.
Восстановление ЦНС при оживлении подчиняется той же закономерности, что и выключение ее при умирании: функции филогенетически более молодых, но и более сложных отделов ЦНС восстанавливаются позже и наоборот.
Но надо отметить, что порядок восстановления различных отделов ЦНС связан не только с анатомическим уровнем их расположения, но и с их функциональным значением для существования организма. Так, например, ядро глазодвигательного нерва, расположенное в среднем мозге, оказывается более стойким и восстанавливается рано. Нижняя олива, хотя и располагается в продолговатом мозге, представляет собой филогенетически более молодое образование, чувствительна к анемизации также, как и клетки коры.
Прежде всего, восстанавливаются функции бульбарных центров - сосудодвигательного, дыхательного и центра n. vagus , а затем функции среднего мозга (появляется реакция сужения зрачка на свет). Только после этого, а иногда даже после появления роговичного рефлекса возникает спинальный рефлекс в виде сокращения мышцы лапы на пощипывание или еще позже - сухожильный. Постепенно восстанавливаются подкорковые системы и затем кора мозжечка и больших полушарий.
По мере восстановления функций подкорковых образований появляется реакция на боль, исчезают судороги, нормализуется дыхание и сердечно-сосудистая деятельность, обмен веществ. Первые проблески сознания говорят о начавшемся восстановлении функций коры головного мозга. Дальнейший прогноз полноты возврата ее функций зависит от сохранности корковых клеток после губительного действия гипоксии.
Функции коры также восстанавливаются не одновременно - от более простых к более сложным и молодым. Вначале восстанавливаются системы безусловных рефлексов, материальным субстратом которых являются подкорковые образования. Затем восстанавливаются условные рефлексы, в начале натуральные, затем искусственные.
Особенно страдает внутреннее торможение.
У людей процесс восстановления проходит через те же стадии, что и у животных. Особой ранимостью у людей обладают функции второй сигнальной системы.
Восстановление коры определяет не только успех восстановления высшей нервной деятельности, но и в конечном итоге успех оживления всего организма, т.к. становится возможной адекватная реакция органов и систем на воздействия внешней среды.
Предсказать прогноз полноценного восстановления корковых функций и определить перспективы реанимации можно с уверенностью по скорости восстановления и нормализации ритмов биоэлектрической активности головного мозга. С момента восстановления корковой регуляции все функции организма восстанавливаются быстрее. Нормализуется обмен веществ (неэкономичный анаэробный путь расщепления углеводов вновь переходит на окислительный). Стабилизация кровообращения приводит к вымыванию в кровоток недоокисленных продуктов обмена, накопившихся при умирании, что ведет к усилению ацидоза в восстановительном периоде. В зависимости от тяжести терминального состояния обмен веществ приближается к исходному в сроки от 9 часов до нескольких суток.
Самостоятельный выход организма из терминального состояния невозможен, поэтому организм в раннем постреанимационном периоде имеет измененную реактивность, сдвиги различных констант гомеостаза и расстройство адаптационных возможностей. Все это ведет к развитию вторичной гипоксии, неадекватным реакциям на лекарственные препараты, вторичным расстройствам кровообращения, дыхания, метаболизма, что грубо нарушает ход восстановления и ведет к отсроченной гибели.
Таким образом, необратимые изменения в организме могут возникать не только при умирании, но и во время реанимационных мероприятий, а также в раннем и позднем постреанимационном периоде. В результате всего этого оживленный организм оказывается в особом патологическом состоянии, которое называют "постреанимационной болезнью" (В.А. Неговский, А.М. Гурвич, Е.С.Золотокрылина). Патогенез этой новой нозологической формы достаточно сложен и в ее возникновении имеют значение патологические процессы, вызванные перенесенным терминальным состоянием (ацидоз, гипоксия, интоксикация метаболитами, нарушение кровообращения и дыхания), но и патологические процессы, обусловленные реанимационными мероприятиями (осложнения реанимации) и ходом восстановления в постреанимационном периоде (отек головного мозга и легких, нарушение и извращение функций ЦНС, эндокринной, иммунной, свертывающей систем, полиорганная недостаточность). Особенно длительно страдает и не восстанавливается полностью ЦНС. При этом в клетках тканей мозга можно обнаружить нарушение мембранной проницаемости молекулярной структуры и физико-химических свойств белка.
Осложнения реанимации могут быть травматические и нетравматические. К травматическим относятся повреждения сердца при прямом и непрямом массаже, - кровоизлияния в миокард с его расслаиванием и даже некрозом. Повреждения миокарда могут вызвать слипчивый перикардит. При пункции сердца могут повреждаться проводниковые пути, надрывы мышечных волокон сердца и коронарных сосудов. Возможны повреждения и некрозы артерий после внутриартериальных нагнетаний, повреждение интимы с образованием тромбов, разрывы сосудов с массивными кровоизлияниями. Может быть травма гортани или трахеи при грубой интубации, при длительном нахождении трубки в трахее возможно развитие пролежней. При неадекватной ИВЛ, отсутствии синхронизации с восстанавливающимся самостоятельным дыханием возможны баротравма легких с разрывом легочной ткани, возникновением эмфиземы легких и развитием пневмоторакса.
Нетравматические осложнения могут быть при слишком интенсивной ИВЛ, что приводит к гибели сурфактанта, выстилающего изнутри альвеолы и являющегося особым каркасом легочной ткани. В результате этого возможны ателектазы и развитие дыхательной недостаточности. Кроме того, ИВЛ может привести к воспалительным процессам и ухудшать прогноз. Форсированная трансфузион-ная и детоксикационная терапия могут привести к серьезным осложнениям в виде: нарушений гомеостаза вплоть до развития ДВС - синдрома, гемолиза эритроцитов, сдвигов КОС и водно-электролитного баланса. Грубые осложнения из-за активизации липопероксидации в нервной ткани и последующей гибели нейронов дает ГБО.
В постреанимационном периоде различают несколько стадий:
1. Стадия временной стабилизации функций наступает через 10-12 часов от начала реанимации и характеризуется появлением сознания, стабилизацией дыхания, кровообращения, метаболизма. Независимо от дальнейшего прогноза состояние больного улучшается.
2. Стадия повторного ухудшения состояния начинается в конце первых, начале вторых суток. Общее состояние больного ухудшается, нарастает гипоксия из-за дыхательной недостаточности, развивается гиперкоагуляция, гиповолемия из-за плазмопотери при повышенной сосудистой проницаемости. Микротромбозы и жировая эмболия нарушают микроперфузию внутренних органов. На этой стадии развивается ряд тяжелых синдромов, из которых формируется "постреанимационная болезнь" и может наступить отсроченная смерть.
А) Кардиопульмональный синдром вызывается осложнениями реанимационных мероприятий и характеризуется острейшей сердечной и дыхательной недостаточностью. Это самая частая причина гибели оживленных^ пациентов.
б) Печеночно-почечный синдром обусловлен длительным тяжелым гипоксическим повреждением паренхиматозных органов и развитием острой почечной и печеночной недостаточности и соответствующих коматозных состояний.
в) Постгипоксическая энцефалопатиявызывается тяжелой гипоксией, длительной клинической смертью и характеризуется функциональной и органической психоневрологической симптоматикой.
г) Постаноксическаяэндокринопатия возникает при реанимации в результате стрессорного и гипоксического поражения эндокринной системы с высокой биохимической активностью и регенераторной способностью. Начальное возбуждение симпато-адреналовой и кортикосте-роидной системы сменяется их истощением и дисбалансом гормонов.
д) Респираторная смерть мозга может наступить при слишком интенсивной неадекватной ИВЛ с массивным вымыванием СО2 и значительной задержкой восстановления самостоятельного дыхания или его стабилизации. Это может привести к резкому повышению проницаемости сосудов головного мозга, отеку и гибели мозга.
е) Синдром постреанимационных иммунных нарушений развивается в результате повреждения при умирании лимфоидной ткани тяжелой гипоксией. В раннем и позднем постреанимационном периоде страдают все звенья иммунитета: неспецифические, клеточные и гуморальные, кожные аллергические реакции. Это может привести к инфекционным, воспалительным, аллергическим и другим осложнениям, ухудшающим прогноз.
ж) Постгипоксическая гастроэнтеропатия встречается реже, чем предыдущие, и характеризуется множеством эрозий и кровоизлияний в желудочно-кишечном тракте.
Могут также развиваться и другие синдромы: гипертермический, метаболический, тромбогеморрагический и т.д.
3. Стадия нормализации функций означает начало выздоровления пациента. Процесс этот очень долгий и в зависимости от тяжести умирания, клинической смерти, перенесенной гипоксии может растянуться на несколько лет.
Лечение: постреанимационной болезни должно проводиться в соответствии с ее стадиями, комплексно с применением эффективных терапевтических средств, направленных на нормализацию нарушенных функций.
Профилактика, активное и своевременное лечение этой болезни позволяет сохранить жизнь многим, казалось бы безнадежным больным, перенесшим тяжелое терминальное состояние. Борьба за жизнь человека должна продолжаться до наступления смерти мозга (или оживления), установленной консилиумом врачей при помощи современных методов исследования.
Д. А. Еникеев, Патофизиология экстремальных и терминальных состояний. 1997г.
Воспалительный процесс – эволюционно выработанная реакция организма на любое повреждение, например травму (операцию) или инфекцию. Задача воспаления – удаление причины повреждения и восстановление пораженной ткани с минимальными нежелательными последствиями для организма. В этом случае функция пораженного органа должна быть максимально сохранена. Для правильного протекания воспаления должен соблюдаться баланс специальных веществ белковой природы – воспалительных и противовоспалительных цитокинов. Они вырабатываются различными иммунными клетками, участвующими в процессе воспаления.
Воспаление всегда начинается с повреждения и гибели клеток. Затем происходят процессы устранения повреждения, очищения от всего погибшего, чуждого организму. А далее на передний план выступают процессы восстановления. Под влиянием цитокинов специальные клетки (фибробласты) выделяют вещества, из которых формируется участок фиброзной (соединительной) ткани, замещающий погибшую ткань органа (фиброз, рубец).
Однако если нарушен баланс цитокинов, регулирующих воспаление, то воспаление принимает неправильное затяжное или хроническое течение. Ведь организм не может эффективно справиться с причиной воспаления или удалить полностью возбудителя. В этом случае нарушаются и процессы замещения погибшей ткани, развивается избыточный фиброз пораженного органа, образуется грубый келоидный рубец на коже, образуются массивные спайки в брюшной полости, в малом тазу, в полости органов.
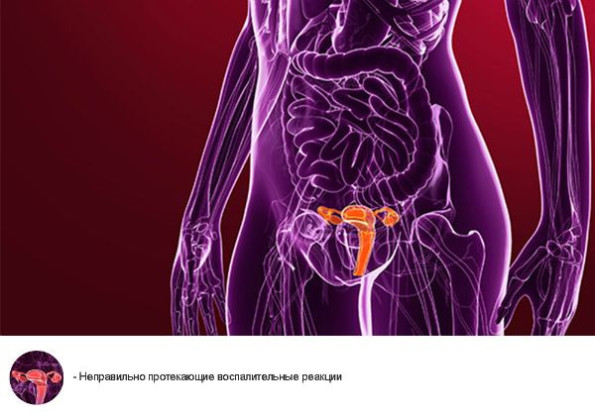
Фиброз – замещение обычных клеток органа соединительными. Суммарная масса рубцовых образований влияет на нормальную работу органа, приводя к нарушению функций различной степени тяжести. В итоге каждого обострения хронического воспаления развивается новый участок фиброза, приводящий рано или поздно к полной дисфункции органа. Например, при хроническом простатите у мужчин рецидивы воспаления приводят к замещению железистой ткани фиброзной, а соответственно, к нарушению потенции и бесплодию. Фиброзирование тканей яичников в результате неправильно протекающего воспаления у женщин вызывает также нарушение гормональной функции, ранний климакс и бесплодие.
Фиброзные тяжи, образующиеся в результате воспаления между стенками органа или между листами брюшины, окружающими органы брюшной полости и малого таза, называются спайками. Спайки также являются результатом избыточной активности фибробластов в процессе воспаления. Привести к их формированию может инфекция или хирургическая операция, которая также является травмой и запускает воспалительный процесс. Спайки нарушают проходимость маточных труб при их воспалении, что, в свою очередь, вызывает бесплодие. Спаечный процесс в брюшной полости приводит к развитию болевого синдрома, возникновению кишечной непроходимости. Спайки в области малого таза становятся причиной хронического болевого синдрома у женщин и мужчин.
Лечение уже сформированных фиброзных осложнений воспалительного процесса малоэффективно. Спайки же можно удалить, но только хирургическим путем. Но даже эндоскопическая операция не гарантирует, что спаечный процесс не будет снова прогрессировать, ведь сама операция – это новая травма. Различные препараты, содержащие гиалуроновую кислоту, действуют только на саму формирующуюся фиброзную ткань, не влияя на ключевую причину развития этого процесса – неправильно протекающее воспаление.
Как же можно восстановить баланс воспалительных и противовоспалительных цитокинов и обеспечить оптимальное течение воспалительной реакции?
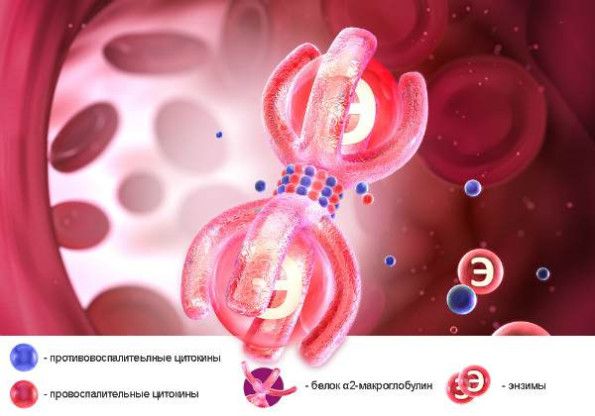
Для этого в Германии были разработаны и применяются системная энзимотерапия и ее ключевой препарат *. Этот лекарственный препарат оптимизирует течение воспалительного процесса. Механизм его действия реализуется через активацию высокоактивными энзимами (ферментами – веществами, ускоряющими биохимические реакции) препарата специального транспортного белка плазмы крови. Именно этот белок в активном состоянии регулирует синтез и уровень воспалительных и противовоспалительных цитокинов в процессе воспаления. Он также уменьшает избыточный воспалительный отек и улучшает микроциркуляцию в очаге воспаления, усливая поступление кислорода в очаг воспаления. Это, в свою очередь, способствует уменьшению развития избыточной соединительной ткани при воспалении.
Исследования показали, что энзимы, входящие в состав препарата , снижают частоту развития фиброзных осложнений и спаечных процессов при воспалительных заболеваниях и оперативных вмешательствах различной локализации.
Нормализация течения воспалительного ответа организма с помощью препарата способствует профилактике перехода острого процесса в хронический, снижению частоты развития рецидивов хронического воспаления, а также уменьшению риска развития его фиброзных, спаечных осложнений.

Медицинская статистика приводит неутешительные цифры: каждая третья женщина, находящаяся в репродуктивном возрасте, страдает вагинитами ( во влагалище). С каждым годом количество женщин с воспалительными заболеваниями женской половой сферы неуклонно растет.
Обусловлен этот рост как усугублением экологических проблем, так и ухудшением общей иммунной реактивности женского организма. Кстати, многие женщины, в свое время до конца не долечившиеся, даже не подозревают, что у них развился хронический вагинит. Выявляется это лишь тогда, когда приходится сталкиваться с весьма неприятными последствиями.
Поскольку в период ремиссии симптомы практически отсутствуют, то заболевание может протекать длительное время, иногда месяцы и годы. Обострения могут периодически возникать под воздействием внешних раздражителей, например, после перенесенной вирусной инфекции или во время беременности. В большинстве случаев заболевание не отражается на общем состоянии организма. Но такое положение дел отнюдь небезопасно, поскольку сейчас зафиксирован большой процент женщин, страдающих бесплодием именно на фоне хронических вагинитов.
Симптомы
Данный недуг характеризуется сменой двух состояний: на смену длительной ремиссии приходят рецидивы. Но сложность в том, что даже эти обострения не всегда вызывают серьезные опасения у женщин, тем более, что такие негативные явления могут достаточно быстро проходить и без лечения.
Воспалительные заболевания органов малого таза. Определенный контингент женщин, догадываясь о том, что у них хронический вагинит, тем не менее не спешат обращаться к врачу. Они самостоятельно применяют лекарственные препараты или средства народной медицины. Таким образом, удается избавиться от неприятных ощущений, но проблема лежит гораздо глубже: инфекция никуда не девается, она остается в организме женщины, развивается и продолжает свое губительное действие.
К симптомам хронического вагинита можно отнести:
- дискомфорт в области влагалища (иногда даже в области наружных половых органов);
- зуд, жжение;
- боль внизу живота;
- выделения из половых путей (обильные или умеренные; со специфическим неприятным запахом; жидкие, вязкие, гнойные или творожистые);
- нарушение функции мочеиспускания;
- болевые ощущения во время секса.
Виды вагинита
Сегодня медики выделяют десять основных видов вагинитов инфекционного происхождения. В зависимости от типа возбудителя различают:
- кандидозный (грибковый вагинит, кандидоз);
- вирусный;
- трихомонадный;
- бактериальный;
- хламидийный;
- микоплазменный;
- гонорейный;
- уреаплазменный;
- сифилитический;
- туберкулезный.
Кроме того, вагиниты различают:
- по клиническому течению - хронический, подострый или острый;
- по возрасту - вагиниты у девочек, у женщин детородного или постклимактерического периода;
- по характеру возбудителя - специфический или неспецифический;
- по предыстории - послеоперационные, послеродовые, послеабортные или аллергические вагиниты.
Очень часто вагиниты приобретают смешанную форму. К примеру, у женщины возникает вагинит, спровоцированный специфическим возбудителем (хламидия, гонококк), а уже к ней присоединяется вторичная инфекция. В таком случае довольно сложно диагностировать заболевание и затруднительно назначить специальное лечение.
Причины обострения хронического вагинита:
- вирусные, инфекционные или бактериальные заболевания;
- прием антибиотиков;
- сильные физические нагрузки;
- стрессы, депрессии;
- переохлаждение;
- пищевые провокации (алкоголь, острая пища);
- менструации;
- беременность.
Последствия
Любой вагинит, независимо от того, какой это вид заболевания, какая форма протекания, необходимо лечить, даже если проявления возбудителей незначительны. Инфекция имеет два пути распространения: на внутренние женские половые органы, а также на почки и мочевыводящие пути. Хронический вагинит крайне опасен своими последствиями в сфере репродуктивного здоровья женщины, поскольку может привести к:
- воспалительным процессам в матке, моточных трубах, яичниках (даже распространиться на органы малого таза);
- эрозии шейки матки;
- бесплодию (воспалительные процессы приводят к образованию спаек, непроходимости труб, а это препятствует зачатию, вынашиванию и рождению детей);
- внематочной беременности;
- самопроизвольным абортам и невынашиванию ребенка;
- преждевременным родам;
- инфицированию плода;
- передаче новорожденному инфекций;
- сексуальной дисгармонии;
- повышению риска возникновения венерических заболеваний или заражения ВИЧ-инфекцией.
Лечение
Стоит сразу заметить, что при точном, своевременном и тщательном лечении возможно предотвратить любые серьезные осложнения. Главное, сразу же после обнаружения подозрительных симптомов обратиться за квалифицированной помощью. Только врач-специалист поставит диагноз и назначит нужное лечение. Если же заниматься самолечением, то есть очень большой риск перерастания вагинита именно в хроническую форму.
Изначально следует провести тщательное лабораторное обследование для определения возбудителей: бактериологический посев, микроскопия мазка, анализ крови, мочи и т.д. А уже от полученных результатов анализов будет зависеть назначение соответствующего лечения:
- антибиотики, вагинальные свечи - при бактериальном вагините;
- противогрибковые таблетки, свечи, кремы, мази - при грибковом вагините;
- вагинальные таблетки, крема с эстрогенами - при атрофическом вагините.
Очень важно исключить факторы, провоцирующие раздражение, например, при неинфекционных вагинитах нужно определить, что же именно является возбудителем (гигиенические средства, стиральный порошок, интимные гели или спреи) и прекратить их использование или применение.
При лечении вагинита важен комплексный подход. Поэтому нужно также принимать препараты, способствующие повышению общего иммунитета организма, восстанавливающие нормальную микрофлору влагалища. Однако, как правило, хронические вагиниты очень сложно окончательно вылечить, поэтому следует быть готовому к повторным рецидивам и длительному процессу лечения.
Нашли что искали?
Содержание:
Во взаимоотношениях мужчин и женщин секс играет важную роль. Этому приятному занятию предаются не только влюбленные. Зачастую ради нескольких минут блаженства в одной постели оказываются еще вчера не знакомые друг с другом люди. Многие из них в порыве страсти совсем не думают о предохранительных средствах, забывая, к каким последствиям может привести случайная связь.
Из-за опрометчиво проведенной вместе ночи в жизни любовников могут возникнуть большие неприятности, связанные со здоровьем — венерические заболевания (заболевания передающиеся половым путем). ЗППП подвержены представители обоих полов, но чаще всего ими заражаются все-таки женщины. Какие болезни называют венерическими, в чем их опасность, каковы симптомы у женщин и как можно избавиться от этих болячек?
Коварство половых инфекций
К самым опасным венерическим заболеваниям относятся гонорея (или триппер), трихомониаз, хламидиоз урогенитальный, сифилис, кандидоз, или молочница, и генитальный герпес.
Когда-то эти болезни не излечивались, съедая пораженных ими людей изнутри. Во 2-ой половине 20 в. появились чудодейственные лекарства, с помощью которых больные могут полностью избавиться от поразивших их вследствие половых контактов болячек.
Чем опасны венерические заболевания у женщин? Прежде всего, они поражают очень важную для женского организма мочеполовую систему. ЗППП коварны тем, что заразившийся человек не сразу узнает о постигшей его беде, так как у данных заболеваний имеется длительный инкубационный период, и только затем появляются признаки инфекции, что характерно для острой формы протекания болезни. Однако довольно часто возникшие следом за инкубационным периодом симптомы могут быть слабозаметными — это означает, что инфекции могут протекать в стертой форме. В результате женщина даже не подозревает о наличии у нее заболевания и может заражать при новых половых контактах других партнеров.
Второй опасностью венерических заболеваний является их способность распространяться в организме с одного органа на другой и приобретать хроническую форму. Ее последствия — образование воспалительных или еще хуже злокачественных процессов в женских репродуктивных органах. Как следствие, может развиться бесплодие, которое будет неизлечимым. Если женщина в момент заражения была беременной, у плода могут появиться тяжелые патологии.
Третьим коварством венерических болезней является то, что они часто притягивают одна другую. То есть заразившаяся гонореей женщина может без труда приобрести еще и кандидоз. И если по отдельности от этих заболеваний избавиться достаточно легко, то в букете они могут осложнить лечение и привести к вышеперечисленным неприятностям.
Опасности орального и анального секса
Большинство людей считает, что из незащищенных видов секса самыми безопасными считаются оральный и анальный секс. На самом деле это неправильный стереотип. Полость рта человека выстлана слизистой оболочкой, которая очень нежная и быстро повреждается. Через небольшую ранку или трещинку венерическое заболевание (гонорея, сифилис и трихомониаз) легко проникает в организм и развивается в нем по всем законам развития половых инфекций.
Что касается незащищенного анального секса, он в большинстве случаев эффективен лишь для профилактики нежелательной беременности. В остальном этот секс даже вреден для женщины. Из-за частых проникновений полового члена в анальное отверстие последнее, как и прямая кишка, может повредиться. Возникшие в результате этого кровотечения способствуют проникновению в организм через кровь половых инфекций. Вирусные неизлечимые инфекции также легко попадают в организм таким способом. Еще одной неприятностью незащищенного анального секса может явиться кишечная палочка, которая, проникнув в мочеполовую систему, способна вызвать тяжело излечимый уретрит. Таким образом, использование презерватива крайне желательно во время нетрадиционного секса — это гарантия защиты от ЗППП.
Эта распространенная гонорея…
Существует шуточное выражение, которое гласит, что триппером хоть раз в жизни обязан переболеть каждый уважающий себя мужчина. На самом деле это выражение недалеко от истины, поскольку гонорея занимает одно из первых мест в рейтинге ЗППП. Среди женщин это заболевание тоже широко распространено. Но в отличие от мужчин, которые через несколько дней после заражения уже знают, что с ними случилось, женщинам повезло меньше. Гонорея относится к тому виду заболеваний, которые протекают почти бессимптомно и могут в дальнейшем обрести хроническую форму, приведя к бесплодию.
Эта болезнь может попасть в женский организм не только во время традиционного или нетрадиционного секса, но и во время обычного петтинга. Если женщина в момент заражения является беременной, то ребенок может получить от нее эту болезнь при родах, проходя через родовые пути. Срок инкубационного периода этой болезни составляет у женщин от недели до 3 недель. Самыми заметными симптомами, которым тем не менее представительница прекрасного пола может не придать значения, являются легкое жжение при мочеиспускании или влагалищный зуд и густые белые выделения.
Если женщина вовремя не обратилась к гинекологу, болезнь переходит на новую стадию. Гонококки проникают в маточные трубы, в результате у женщины может произойти сбой менструального цикла, возникнут боли внизу живота, повысится температура тела. Когда болезнь перетечет в форму хроническую, симптоматика ее исчезает, усыпляя бдительность заболевшей. Если болезнь очень запущена, поражению могут подвергнуться не только мочеполовые органы, но и сердце, печень, головной мозг и кожа с суставами.
Если эякуляция больного триппером мужчины произошла на лицо женщины, особенно на область глаз, то симптомы гонореи у нее будут следующими: конъюктивит, припухлость или отек век, гнойные выделения из уголков глаз, светобоязнь. После орального полового контакта могут заболеть горло, воспалиться гланды, увеличиться лимфатические узлы. Последствия анального секса с больным триппером — болезненный стул и трещинки в анусе. Такие явные признаки — незамедлительный повод обратиться к врачу. Ведь чем раньше выявлена болезнь, тем проще от нее избавиться.

Несколько слов о молочнице
Вызываемая дрожжеподобными грибками рода Кандида болезнь по-научному называется кандидозом. Молочницей заболевание нарекли из-за его основного признака — густых творожистых выделений из влагалища. Помимо этого, молочница сопровождается сильным зудом в области органов половых, болями при половом акте и при мочеиспускании. Кандидоз не является серьезным заболеванием, однако в запущенном виде может привести к воспалительным процессам. Болезнь считают типично женской, хотя некоторые ее признаки проявляются у мужчин, которые и являются переносчиками молочницы. Считается, что кандидозом раз в жизни переболели 70 % женщин на планете. 50% из них заболевали молочницей повторно.
Что собой представляют трихомониаз и хламидиоз
С этим заболеванием знакомы как мужчины, так и женщины. Характерным признаком трихомониаза являются пенистые выделения из канала мочеиспускания или влагалища, жжение в этих местах и в анусе. Если вовремя не лечить трихомониаз, у женщин могут поражаться им яичники и маточные трубы. В некоторых случаях симптомы болезни стерты, что затрудняет ее выявление.
Хламидиоз является у женщин самой скрытной болезнью. Лишь 20 % всех заболевших могут понять, что чем-то заразились, ощутив легкий зуд или дискомфорт во влагалище или анальном отверстии. Заболевание может вызвать эрозию шейки матки. При оральном заражении могут возникнуть боли в горле.
В 80 % случаев коварный хламидиоз лишен каких-либо симптомов и выявляется только врачом-профессионалом или лабораторным путем. Заболевание может безнаказанно жить в женском организме до нескольких лет, нанося ему непоправимый ущерб. Хламидиоз способен спровоцировать хронические заболевания органов малого таза, ведет к бесплодию, может вызвать выкидыш у беременных. Вылечить эту болезнь очень сложно.
Как протекает опасный сифилис
Одной из самых страшных венерических болезней является сифилис. Помимо полового контакта он часто передается бытовым способом через полотенце, мочалку, расческу, зубную щетку и посуду. Страшно, что больная женщина может случайно таким способом заразить других членов семьи, в том числе детей.
Инкубационный период сифилиса длится месяц. Затем появляется первый его признак — твердый шанкр. Это небольшая безболезненная блестящая язвочка с ярко-красным дном. Располагаясь на матке или на стенках влагалища, она может остаться незамеченной женщиной. Через несколько дней после появления шанкра у заразившейся сильно увеличиваются паховые или шейные лимфоузлы. Шанкр спустя несколько дней заживает, но заболевание не проходит, а вступает в новую фазу.
В это время бледная трепонема, которая является возбудителем сифилиса, размножается и через лимфу и кровь распространяется по всему женскому организму. Во второй период развития болезни на теле человека появляются розовые пятна и темно-красные узелки с блестящей поверхностью. Узелки могут увеличиваться в размерах и объединяться друг с другом, причиняя женщине дискомфорт, особенно если располагаются в межъягодичной складке. Появляясь во рту, на языке и голосовых связках, они мешают говорить. Еще может наблюдаться поредение волос и их выпадение. Мелкие белые пятнышки — лейкодерма — появляются на шее женщины и вновь исчезают. Таким образом, болезнь протекает вспышками, на время затихая и возникая с новой силой.
В третичном периоде сифилиса поражаются костные ткани, нервная система и внутренние органы. В это время появляются гуммы — шарообразные воспаления, разрушающие тот орган, на котором образовались. В былые века самым ярким результатом работы гумм и основным признаком сифилиса являлось проваливание носа (седловидный нос). Последний период протекания болезни сопровождается недержанием кала и мочи, сильными болями в позвоночнике. Развиваются паралич, слепота, слабоумие, возникают расстройства речи и памяти. В настоящее время болезнь можно обнаружить на ранних стадиях, что облегчает ее лечение.
Человек мечтает о здоровой жизни. Каждый, думает, что точно знает: что плохо, а что хорошо для здоровья. Если выйти на улицу и спросить, полезна ли человеку, например, физкультура, то, наверное, 99% опрошенных скажут – «да». К сожалению, 90% людей относятся к своему здоровью весьма посредственно. А зря. Ведь именно этот показатель отвечает не только за нашу жизнь, но и за жизни будущих поколений. Слово «запор» у многих вызывает улыбку. Люди привыкли посмеиваться над данной проблемой, не воспринимая её серьёзно. Нерегулярный стул может стать причиной развития множества других дисфункций и способен отравить, в прямом, и в переносном смысле, жизнь любому. Чем дольше и серьёзнее проявляется проблема, тем она опаснее для жизни.
Возникновение запоров связано с одной из самых важных систем нашего организма – пищеварительной. Она состоит из органов желудочно-кишечного тракта. В медицине выделяют три основных отдела системы пищеварения:
Передний отдел: он образуется органами ротовой полости, глоткой и пищеводом;
Средний отдел: это желудок, тонкая и толстая кишка, печень, желчный пузырь и поджелудочная железа;
Задний отдел: формируется прямой кишкой.
Каждый отдел пищеварительной системы играет важную роль в процессе пищеварения, который начинается с приёма пищи и измельчения её во рту. Далее пища проходит длинный путь, который заканчивается выведением каловых масс за пределы организма. Что же такое запор?
Запор - состояние, проявляющееся задержкой стула более двух суток, а также плохое или постоянное неполное опорожнение кишечника.
Давайте вместе попутешествуем по нашему организму и выясним, какие такие нарушения могут скрываться за порой тривиальными понятиями? Причём, на первый взгляд, даже не связанными с изучаемой проблемой. А начнём мы с диагностики.
Сколько раз в день у здорового человека должен быть стул? На эту тему есть разногласия, но есть и некоторые компромиссы. В основном считается, что человек, как минимум, должен ходить в туалет 1 раз в день. Некоторые врачи считают, что 2 раза. Беспокоиться нужно тогда, говорят медики, когда отсутствие стула продолжается более 48 часов. Обычно те, кто не испытывают затруднений и посещают туалет в одно и то же время, считают, что у них идеальная пищеварительная система. Но некоторые врачи считают, что при нормальной работе кишечника человек должен опорожняться 3 раза в день. С уверенностью можно сказать лишь о том, что задержка стула пользы не принесёт. Поэтому придётся ориентироваться на симптоматику, которую врачи установили опытным путём. Обычно рекомендуется начинать обращать внимание на проблему, если наблюдается один из нескольких признаков:
Частота дефекаций раз в двое суток или еще реже;
Присутствие чувства неполного опорожнения кишечника после дефекации;
Консистенция стула плотная, чаще в виде отдельных комков и шариков;
Необходимость долго тужиться в процессе дефекации;
Боли и тяжесть в животе, проходящие после опорожнения кишечника или выхода кишечных газов.
На фоне этих симптомов возможны следующие нарушения: снижение аппетита, запах изо рта, отрыжка воздухом, угнетённое настроение, снижение работоспособности, нарушение сна и т.п.
Классификация запоров
Органические запоры
 Такие виды запоров обычно связаны с механическими факторами или повреждениями. Давайте подробно разберём, как может выражаться подобная проблема:
Такие виды запоров обычно связаны с механическими факторами или повреждениями. Давайте подробно разберём, как может выражаться подобная проблема:
- Сужение просвета кишки, обусловленное наличием опухоли
Опухоли могут быть злокачественные и доброкачественные. Причины опухолей практически не изучены, но хорошо изучены их клинические признаки. В таких случаях способы лечения кишечника сводятся к оперативному вмешательству (хирургическому). При тяжёлых формах и неоперабельных случаях используется химиотерапия. Фактически, при химиотерапии или без неё, пациент может прожить не так долго: без врачебного вмешательства – от двух до четырёх лет. Пожалуй, это самая тяжёлая форма органического запора.
- Сужение просвета кишки, обусловленное наличием рубца
Такие рубцы могут появляться в результате различных заболеваний и воспалительных процессов. Например, болезнь Крона, может поразить как толстый, так и тонкий кишечник. Это очень неприятное расстройство, при котором происходит поражение сосудов и лимфатических узлов. При этом на стенках кишечника образуются язвы и рубцы, что в дальнейшем и может привести к запорам. Наличие зашлакованности организма, когда токсины повреждают клетки кишечника, служит причиной появления рубцов и нарушения работы всего кишечника. А дисбактериоз, нарушение микрофлоры кишечника, может привести к воспалительным процессам, которые в свою очередь будут причиной повреждения тканей пищеварительной системы.
- Сужение просвета кишки, обусловленное наличием спаек
Спайки – это образование дополнительных тканевых структур между органами. Чаще всего они возникают в результате воспалительных процессов или хирургического вмешательства. Причиной образования спаек может послужить и перитонит. Воспаление брюшины, при котором инфекция попадает в брюшную полость (например, при аппендиците или язве желудка). Воспалительная реакция провоцирует взаимное склеивание стенок кишечника с внутренней поверхностью брюшной стенки. Также, причиной развития спаек могут стать ушибы живота с образованием гематом. Современные методы лучевой терапии повреждают поверхность брюшины и тоже могут оказаться причиной образования спаек.
- Трещины прямой кишки
Причинами такого повреждения могут послужить: неправильные или трудные роды, избыточное напряжение в области анального прохода. Сильные потуги могут приводить к надрыву слизистой и образованию анальной трещины. Повышенное давление в прямой кишке при поднятии тяжестей так же является фактором риска.
Возможной причиной могут стать механические травмы: неправильная постановка клизм, неаккуратное введение диагностических медицинских инструментов и других предметов. Трещины прямой кишки могут спровоцировать и сосудистые нарушения: застойные явления в области малого таза и кишечника, тромбофлебит , геморрой , облитерирующий атеросклероз , аневризмы, васкулиты и пр.
И ещё один фактор риска – это нейромышечные поражения сфинктера заднего прохода. Они в большей степени нарушают процессы питания тканей прямой кишки, способствуя развитию бактериальной флоры и нарушению механизмов восстановления.
- Аномалии развития кишечника
Их вызывают причины, не имеющие статистических данных, но на основе которых, можно выявить закономерности и причины болезни.
Практически все нарушения данного типа требуют хирургической коррекции. И во многом они требуют отдельного рассмотрения.
Функциональные запоры
Органические запоры относятся, скорее, к сложным случаям, и каждое из них необходимо рассматривать отдельно. Более частые проблемы с выведением кала классифицируются как функциональные нарушения работы кишечника, что, как правило, связано с работой пищеварительной системы.
- Рефлекторные
Бывают вызваны рефлекторным воздействием на двигательную активность кишечника со стороны болезненного органа пищеварительной системы или его соседних органов. (воспаление желчного пузыря – холецистит; воспаление яичников – аднексит, воспаление предстательной железы – простатит и др.) Соответственно, рефлекторный запор можно устранить воздействием на проблемный орган.
- Гипокинетические
Развиваются при недостаточности движений. Если человек ведёт малоподвижный образ жизни, это может приводить к различным функциональным нарушениям. Это, например, застойные явления в области таза, что может привести к плохому кровоснабжению органов в этой области. Соответственно, это может стать причиной их неправильного функционирования. Физические упражнения, если недуг не перерос в более серьёзную стадию, способны помочь нормализовать пищеварительную систему.
- Токсические
Встречаются при некоторых хронических отравлениях (свинцом, ртутью, таллием), при отравлении никотином у курильщиков, при злоупотреблении пищевыми продуктами с большим содержанием дубильных веществ. Отравление организма – весьма неприятная ситуация. Избавиться от яда, как от причины – вот главная задача при таком нарушении.
- Воспалительные
Возникают на почве воспалительных заболеваний тонкой и толстой кишок. Запорами страдает почти каждый пятый больной хроническим энтероколитом (поражением тонкой кишки) и каждый второй, страдающий колитом (поражением толстой кишки).
- Неврогенные запоры
Развиваются при нарушении деятельности центральной нервной системы. (Психическое перенапряжение, конфликтные ситуации, затянувшаяся психическая депрессия, различные страхи, стрессы и т. п.; опухоли мозга, энцефалит.) Довольно часто неврогенный запор возникает из-за сознательного подавления рефлекса на дефекацию, обусловленного условиями жизни и труда (утренняя спешка, отсутствие туалета или антисанитарные условия в туалете, частая смена рабочего режима работа водителем, продавцом и т. п.). В таком случае в организме человека вырабатывается новая реакция. Возникновение реакций и природа оных заслуживают рассмотрения в рамках отдельной статьи. Поэтому мы будем обращать внимание на возникающую проблему только при нарушении работы центральной нервной системы.
- Алиментарные запоры
Возникают у людей, длительное время питающихся пищей, не содержащей растительной клетчатки (малошлаковой). То есть, причиной является неправильное, нерациональное и однообразное питание. Обычно, нормализация режима питания, включение в рацион продуктов, стимулирующих опорожнение кишечника, приводят к устранению алиментарных запоров.
- Эндокринные
Развиваются при понижении функции гипофиза, щитовидной железы, яичников. Выработка гормонов напрямую связана с пищеварением. Недостаток каких либо гормонов может привести к неправильной работе желудка, что, впоследствии, может привести к запору.
- Медикаментозные
Могут быть вызваны некоторыми лекарственными препаратами, например, морфином и его производными – кодеином, седативными средствами, транквилизаторами. Злоупотребление слабительными препаратами, антибиотиками так же приводит к нарушению дефекации.
- Инфекционные
Могут быть спровоцированы попаданием в желудочно-кишечный тракт болезнетворных бактерий, например, сальмонеллы. Хотя обычно при отравлениях организм старается очиститься самостоятельно путём быстрого избавления от содержимого желудка или кишечника, что бы инфекция или другие вредные вещества не проникли в организм.
Окончив путешествие по всем вышеперечисленным пунктам, можно сказать: причин для возникновения запора существует очень много. И что бы понять, где источник проблемы, нам необходимо изучить весь процесс пищеварения. Только тогда можно будет сделать полноценный вывод о причине нарушения. В рамках данной статьи мы и попытаемся это понять.
Запор и система пищеварения
Давайте обратимся к знаниям выдающегося русского учёного Николая Викторовича Левашова . При образовании планеты, последовательно сливаясь, материи образуют планетарные сферы разного качественного состава. Подробнее Вы можете прочитать об этом в книгах «Сущность и Разум», «Последнее обращение к человечеству» и «Неоднородная Вселенная». Такая планетарная система даёт возможность образовывать живым организмам несколько тел физически плотное и тонкоматериальные. Каждая физически плотная клетка имеет ДНК. Молекула ДНК в силу своей специфической особенности  продавливает пространство таким образом, что на тонкоматериальных уровнях нашей планеты образуется её «копия», то есть сущность. Такие отпечатки (тела сущности) являются неотъемлемой частью физически плотного вещества, а в нашем случае – клетки. (Более подробно можно об этом прочесть в книге «Неоднородная Вселенная».) Человек – это система клеток, из которых складываются ткани, системы органов, – и всё это вместе является физически плотным телом. Тождественные тела присутствуют и на других материальных уровнях планеты. Проявлением тесного взаимодействия тел между собой является циркулирование первичных материй. Процессы, протекающие на «тонких» планах, неразрывно связаны с процессами, происходящими в физически плотном теле. То есть изменение функционирования на тонкоматериальном уровне приводит к изменениям на физически плотном уровне и наоборот. Также и пищеварительная система подчиняется этим законам природы. А с чего, собственно, начинается процесс пищеварения? Конечно с того, что мы хотим есть.
продавливает пространство таким образом, что на тонкоматериальных уровнях нашей планеты образуется её «копия», то есть сущность. Такие отпечатки (тела сущности) являются неотъемлемой частью физически плотного вещества, а в нашем случае – клетки. (Более подробно можно об этом прочесть в книге «Неоднородная Вселенная».) Человек – это система клеток, из которых складываются ткани, системы органов, – и всё это вместе является физически плотным телом. Тождественные тела присутствуют и на других материальных уровнях планеты. Проявлением тесного взаимодействия тел между собой является циркулирование первичных материй. Процессы, протекающие на «тонких» планах, неразрывно связаны с процессами, происходящими в физически плотном теле. То есть изменение функционирования на тонкоматериальном уровне приводит к изменениям на физически плотном уровне и наоборот. Также и пищеварительная система подчиняется этим законам природы. А с чего, собственно, начинается процесс пищеварения? Конечно с того, что мы хотим есть.
Человек привык к тому, что ему необходима еда. Мало кто задумывается над вопросом: а что же такое голод? Многие, возможно, ответили бы на этот вопрос так: «нам нужна энергия для организма, так как мы её расходуем в течении дня, и когда этой энергии мало – нам хочется есть. Мы поедаем пищу и получаем нужную энергию».
Первичные материи образуются в результате расщепления ДНК физически плотной клеткой органических и неорганических веществ. Эти вещества поступают в клетку через кровеносную систему. Расщепление пищи на более простые элементы, (жиры, белки и углеводы) пригодные для питания клетки, осуществляется пищеварительной системой. Проникновение в клетку веществ из плазмы крови основано на перепаде мерности, возникающем, когда кровь насыщена питательными веществами, а клетка – нет. Это можно сравнить с сообщающимися сосудами: если в одном сосуде воды больше (плазма крови), а в другом меньше (клетка), то из сосуда с большим количеством воды (большей мерностью), вода начнёт перетекать в сосуд с меньшем её количеством (меньшей мерностью). И будет течь до тех пор, пока уровень воды не станет одинаковым в обоих сосудах. Такой эффект называют «осмотическим давлением». В результате этого процесса в клетку поступают органические и неорганические вещества, и когда уровень мерности клетки и плазмы крови становится одинаковым, то клетка становится «сытой».
Поступившие в клетку вещества расщепляются на первичные материи. Эти материи начинают перетекать на другие материальные уровни нашего организма. Циркуляция первичных материй между уровнями нашего тела приводит к разнообразным процессам в организме. Это приводит к некоторой потере первичных материй. Такую потерю необходимо восстановить. Такой процесс в полной мере объясняет, что такое голод. Когда в клетке заканчивается запас органических веществ, клетка становится «голодна» и процесс повторяется вновь.
Как говорят в народе: «голод не тётка», и нам необходимо восполнять свои потери путём качественного питания. В противном случае могут возникать разнообразные нарушения. Как же мы пополняем эти потери?
Вот здесь начинается самое «вкусненькое»! Отсутствие первичных материй на тонкоматериальных уровнях клетки, а также отсутствие в физически плотной клетке необходимых органических соединений для расщепления, даёт сигналы структурам мозга, которые мы и воспринимаем как чувство голода. Процесс немного сложнее, но мы не будем уходить в сторону, а вернёмся к процессу приёма пищи. Вот, долгожданный момент настал: Вы выбрали то, что в данный момент вам по душе, например, нежнейшее пирожное… Вы чувствуете, как вкусный заварной крем растекается во рту… и ощущаете его сладкий, нежный вкус…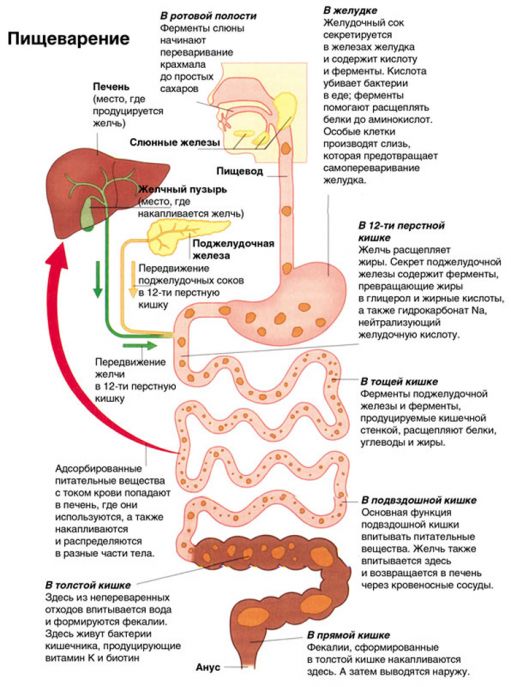
С этого момента в действие полностью вступает пищеварительная система. Пища попадает в полость рта. Уже на этой стадии организм анализирует попавшую пищу. Вы чувствуете вкус – начинает выделяться слюна, желудочный сок и ферменты, способствующие перевариванию данного продукта. Всё это контролирует центральная нервная система. Это тесно взаимосвязано с сущностью человека, его тонкоматериальными телами. Но каким образом? Как мы уже написали, при чувстве голода возникает желание съесть тот или иной продукт. Голод начинается с того, что на уровнях сущности человека происходит потеря первичных материй, связанная с теми или иными процессами. Отсутствие оных вызывает изменения, которые воздействуют на физически плотное тело. Эти изменения проявляются как голод. При попадании пищи в ротовую полость, через вкусовые рецепторы в нейроны поступает информация о составе пищи. Такой ионный код качественно меняет сам нейрон, следствие чего изменяется тождественный нейрон на другом материальном уровне. Такое изменение оказывает обратное влияние на всю нервную систему, связанную с пищеварением. Начинаются процессы выработки слюны, ферментов и т.д. Такой алгоритм процесса можно приложить ко всей системе пищеварения.
И, вот, первый вывод, который можно сделать: нарушение работы центральной нервной системы может повлечь некоторые нарушения пищеварительной системы. При этом исследование расстройств нервной системы весьма обширны: сюда можно отнести как механические повреждения, например, сотрясение головного мозга, так и инфекционные. Повреждения нервной системы на уровне сущности так же приведут к нарушению работы оной на физически плотном уровне. Причиной этому может послужить стресс .
Процесс пищеварения в ротовой полости
Но идём далее. В ротовой полости пища размельчается, смешивается со слюной, которая, в свою очередь, начинает процесс расщепления. Во рту происходит не только расщепление – это первый и важный блокпост для проникновения инфекций, отравляющих веществ и прочих патогенных бактерий. Во рту пища ещё и дезинфицируется прежде, чем попадёт в пищевод.
Помните, мы тем волшебным веществом, которое стоит на страже от патогенных вирусов и бактерий. В слюне находятся говорили об инфекции, которая может стать причиной запора? На этот счёт также можно сделать некоторые выводы. Например: слюна обладает бактерицидным действием. Лизоцим – фермент, который и является иммуноглобулины – они так же защищают организм от патогенной микрофлоры. Отсюда следует, что неправильный состав слюны может привести к такой дисфункции, как нарушение стула. Казалось бы, – такая малость, а последствия могут быть катастрофическими. А сами нарушения могут быть как на уровне тонкоматериальных тел, что может привести к неправильному функционированию нервной системы и неправильной выработке необходимых веществ, так и на физически плотном. Не стоит сразу пугаться и впадать в панику. Наш организм не так глуп, именно поэтому в нём и организована целая система пищеварения.
Процесс пищеварения в пищеводе
И так, первый барьер пройден: вы проглатываете пищу, и она поступает в пищевод. А это уже второй блокпост. Многие считают пищевод лишь своеобразным «путеводителем». Но это совсем не так. Пищевод, помимо направляющей функции, имеет ряд других особенностей. В нём расположены специальные железы (кардиальные), которые вырабатывают гормоны. Эти гормоны стимулируют выработку другого вещества – пепсиногена. Информация о составе пищи, поступающая через структуры нашей нервной системы в мозг, обрабатывается на уровне сущности, и организм реагирует выработкой тех или иных ферментов или гормонов.
И такая реакция организма в пищеводе – это выделение специальных ферментов, которые при прохождении пищи смешиваются с ней и далее, попадая в желудок, стимулируют пищеварение. При этом необходимо учитывать и не отделять предыдущий процесс, происходящий в ротовой полости. Только соединив эти два процесса, мы можем увидеть, что каждый из них дополняет другой. Они как бы вложены вдруг в друга. Процессы, приводящие к анализу пищи, запускают процессы выработки гормонов и ферментов. Гормоны и ферменты – это процессы, которые инициировались на тонкоматериальном уровне нашего организма. Все эти процессы взаимосвязаны.
По всей поверхности пищевод покрыт слизистой оболочкой. Помимо выработки слизи, которая облегчает прохождение пищи, слизистая оболочка выполняет ещё одну функцию – иммунную. В подслизистой оболочке есть клетки – макрофаги, которые блокируют проникновение вирусов. Можно сказать, что это стражи второго блокпоста. И при отсутствии этих стражей, как и при других нарушениях слизистой оболочки пищевода, может возникнуть дисбаланс работы пищеварительной системы и повлечь за собой запор.
Процесс пищеварения в желудке
Пройдя и этот уровень, пища попадает в желудок. Здесь начинается её переваривание. Главной функцией желудка является секреторная. Она заключается в выработке железами желудочного сока. В его состав входят разные ферменты – пепсин, ренин, липаза, а также соляная кислота и слизь.
Пепсин – основной фермент желудочного сока, с помощью которого в желудке начинается процесс переваривания белков. Пепсин вырабатывается в неактивной форме в виде пепсиногена, о котором мы говорили ранее. И как уже заметили, если по каким либо причинам такой фермент не вырабатывается или вырабатывается недостаточно, то это может становиться причиной нарушения дефекации. Причиной такого поведения является то, что в желудке пепсиноген, в присутствии соляной кислоты, превращается в активную форму – пепсин. Он и расщепляет большинство белков, поступивших с пищей, и если этого не произойдёт, то переваривание пищи не состоится.
Есть и ещё одна функция желудка – моторная. Она позволяет перемешивать поступившую пищу с желудочным соком, что способствует лучшему перевариванию. Моторная функция контролируется блуждающим и симпатическим нервами. Подводя итог на этой стадии можно утверждать следующее: нарушение работы моторной функции желудка может привести к плохому или недостаточному перевариванию пищи, что так же может послужить одной из причин запора.
Желудок не так прост, как может показаться на первый взгляд. Это также блокпост для бактерий и вирусов. Кислота в желудке может уничтожать вирусы и является важным компонентом в процессе переваривания пищи. Но если и кислота не справилась, то в слизистой оболочке желудка оборону держат лейкоциты, которые защищены слизью от агрессивного содержимого.
В дополнении к сказанному сразу отметим, что некачественная секреция желудочного сока также может являться причиной запоров. Такое нарушение может приводить к отравлению, становиться причиной воспалительных процессов. Но это так же может быть только последствием. Причины такого поведения секреторных желёз желудка могут лежать в многоуровневой системе организма в любом месте: от неправильной выработки клетками какого-либо белка, дисбаланса потоков первичных материй – до нарушений, связанных с самой ДНК клетки. Все эти процессы при исследовании заболевания необходимо учитывать. И конечно, необходимо учитывать предыдущие процессы, которые могли повлиять на работу желудка.
Процесс пищеварения в тонком кишечнике
Перейдём к следующему пункту нашего исследования. Делая ещё один шаг на пути пищеварения, пища, а точнее – уже подготовленная кашица (химус) поступает в тонкий кишечник. Одним из отделов тонкого кишечника является двенадцатиперстная кишка, куда сначала и попадает химус (переваренная пища). Часто полагают, что пищеварение происходит только в желудке. Но это мнение ошибочно, ведь недаром медицинское название объединяет в себе все органы пищеварительной системы. От их слаженной работы зависит не только качество поступившей «еды» для клеток, но и качественное очищение организма от шлаков и ненужных ингредиентов.
В двенадцатиперстной кишке происходит начало процесса кишечного пищеварения. Здесь химус (переваренная пища) обрабатывается желчью. Желчь образуется в печени. Она поступает по желчному протоку. Основными функциями желчи в пищеварении является нейтрализация желудочного сока и подготовка пищи к кишечному пищеварению. В общем, желчь является очень важным участником пищеварения. Неправильная работа печени может привести к некачественной выработке желчи, что может сказаться на процессе пищеварения и привести к запорам.
По главному и добавочному протокам поджелудочной железы в двенадцатиперстную кишку поступает комплекс ферментов. Эти важные ферменты расщепляют все ингредиенты пищи – белки, жиры и углеводы. А теперь вновь представьте, что на этой стадии, по какой либо причине, нарушается работа поджелудочной железы: будь то стресс, травма, неправильная иннервация или ещё какая либо причина связанная не только с физически-плотным телом, но и структурами сущности. Тогда качество пищеварения резко снижается, что в дальнейшем также может послужить причиной запора.
В двенадцатиперстной кишке происходит активное всасывание воды, минеральных солей, витаминов, а также аминокислот, жирных кислот, моно- и дисахаридов. Но процесс всасывания в этом отделе только начинается, а в основном происходит он в тощей и подвздошной кишках. Здесь происходит расщепление веществ на более простые. Необходимо сказать, что в тонком кишечнике происходит выработка кишечного сока. Это сложный по составу пищеварительный сок, вырабатываемый клетками слизистой оболочки. И роль этого сока не так проста, как оказалось. Современные учёные определили одну из важных функций кишечного сока: в нем обнаружен фермент, превращающий крахмал в глюкозу. Крахмал практически не растворим в воде – он имеет свойство впитывать в себя воду. Поэтому имеются два важных элемента: это наличие в кишечники воды, и ферментов расщепляющих крахмал. Кстати, ведь крахмал – это клейстер (клей). Избыток крахмала и отсутствие ферментов для расщепления могут привести к серьёзным нарушениям в пищеварении, в том числе и к запорам. Нарушения, повлекшие за собой неправильную выработку кишечного сока, могут лежать совершенно в разных областях нашего организма – от стресса до нарушения водного баланса. Поэтому, в каждом конкретном случае необходимо смотреть на все возможные варианты нарушений на стадии пищеварения, чтобы правильно диагностировать причину недуга.
Процесс пищеварения в толстом кишечнике
Последним и важным блокпостом является отдел толстой кишки. Она имеет две функции: всасывательную и эвакуаторную. Здесь всасываются глюкоза, витамины и аминокислоты, вырабатываемые бактериями кишечной полости, до 95% воды и электролиты. Так, из тонкой кишки в толстую ежедневно проходит около 2000 граммов пищевой кашицы (химуса), из них после всасывания остается 200-300 граммов кала.
В толстом кишечнике существует большое количество бактерий, которые вызывают брожение углеводов и гниение белков. Благодаря этим бактериям клетчатка распадается, а продукты этого распада под влиянием ферментов кишечного сока перевариваются и всасываются. Растительная клетчатка поступает в толстый кишечник в неизмененном виде, так как ни сок поджелудочной железы, ни другие вещества кишечника не переваривают ее. С одной стороны, клетчатка играет важную роль в образовании каловых масс. Она способна притягивать воду, тем самым облегчая прохождение кала в кишечнике. Однако при усиленном всасывании воды в кишечнике, клетчатка может стать причиной нарушения эвакуаторной функции кишечника. С другой стороны, при нарушении микрофлоры кишечника, например, при употреблении антибиотиков, клетчатка не распадается. Это может так же стать причиной запора.
При гниении белков и других невсосавшихся продуктов распада образуются ядовитые вещества: индол, скатол, фенол и другие, которые, всосавшись в кровь, могут вызвать отравление или другие дисфункции как пищеварительной системы, так и всего организма. Однако этому препятствует защитная функция печени, которая в свою очередь отвечает и за выработку желчи. Избыток ядов может послужить нарушению работы печени и круг замкнётся, возникнут нарушение пищеварения, что может привести к запору.
Вот мы и достигли завершающей стадии процесса, и подобное путешествие позволило нам увидеть, что на любом шаге пищеварения даже маленькое расстройство может привести к серьёзным последствиям. Нарушение дефекации – одно из них. Неправильная работа клеток слизистой оболочки, секреторных клеток, клеток нервной системы, дисбаланс работы разных материальных уровней человеческого организма, неправильная выработка ферментов, водный дисбаланс и другие нарушения – всё это причины неправильной работы пищеварительной системы, провоцирующие запоры.
Каковы могут быть последствия запоров?
Последствия запоров могут быть очень неприятны. Замедленное продвижение каловых масс в кишечнике приводит к нарушению всасывания белков. Этот процесс способствует концентрации аммиака в крови. Аммиак образуется при гниении остатков пищи в толстой кишке. Этому способствуют бактерии. Такой процесс как раз может быть следствием неправильного переваривания питательных веществ. Повышенное содержание аммиака в крови изменяет кислотно-щелочное равновесие межклеточной среды – это отрицательно сказывается на проницаемости мембран клеток. В свою очередь клетки заполоняются токсинами, в том числе интоксикации подвержена и центральная нервная система. Последствием такого «загрязнения» клеток может стать бессонница, раздражительность, нервозность и др. Образующиеся при гниении вещества могут значительно снизить обезвреживающую способность печени. Это ещё более способствует увеличению количества аммиака в организме. Это в дальнейшем может привести и к повреждению самой печени. При замедлении частоты опорожнения кишечника гепатит обнаруживается у 92% больных. При увеличении длительности запора кровь плохо насыщается кислородом. Последствия – это снижение обменных процессов в организме. Хронический запор ведёт к изменениям в иммунной системе. Нарушается барьерная функция толстой кишки из-за сопутствующих воспалительных процессов и изменений ее слизистой оболочки. Дисбактериоз микрофлоры толстой кишки, хроническая интоксикация – всё это последствия такого нарушения, как запор. Длительные запоры могут стать причиной различных изменений кишечника. Это возникновение и обострение геморроя, появление проктита и т. п. Запор может осложниться развитием вторичного колита, заболеваниями желчных путей, энтеритом, гепатитом. Каловые камни могут вызвать кишечную непроходимость.
Как может помочь «Луч-Ник» при запорах?
 Выяснить причину нарушения порой бывает не просто. Путешествуя по системе пищеварения, мы увидели, что это очень сложный, многоуровневый процесс, который происходит при взаимодействии множества тел сущности: от формирования чувства голода – как реакции на изменения в тонкоматериальных телах, до физического проявления процесса пищеварения. Поэтому рассматривая человека как систему физически плотного тела и его сущности, при постоянном взаимодействии этих самых тел, можно сделать выводы о причинах нарушения и, казалось бы, найти выход в самых трудных ситуациях. И на помощь в такой ситуации нам приходят знания Николая Викторовича Левашова о строении человека.
Выяснить причину нарушения порой бывает не просто. Путешествуя по системе пищеварения, мы увидели, что это очень сложный, многоуровневый процесс, который происходит при взаимодействии множества тел сущности: от формирования чувства голода – как реакции на изменения в тонкоматериальных телах, до физического проявления процесса пищеварения. Поэтому рассматривая человека как систему физически плотного тела и его сущности, при постоянном взаимодействии этих самых тел, можно сделать выводы о причинах нарушения и, казалось бы, найти выход в самых трудных ситуациях. И на помощь в такой ситуации нам приходят знания Николая Викторовича Левашова о строении человека.
Именно на основе знаний Н.В. Левашова была создана технология «Луч-Ник», состоящая из генератора первичных материй и специально разработанного программного обеспечения, через которое осуществляется управление технологией.
«Луч-Ник» оказывает комплексное воздействие на тонкие тела организма. Поскольку между всеми телами человека и внутри них происходит непрерывная циркуляция первичных материй, положительные изменения на уровне тонких тел организма со временем отражаются и на физическом теле. Это благоприятно влияет на всю систему в целом. Положительные изменения в тонких телах способствуют устранению, как самого нарушения, так его причин и последствий.
Подробнее с принципом действия «Луч-Ника» можно ознакомиться .
Что можно включить в «ПО Луч-Ник» при запоре?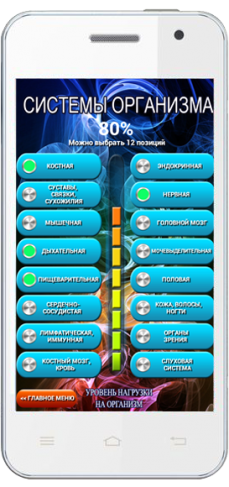
При запоре в разделе меню «СИСТЕМЫ ОРГАНИЗМА», в первую очередь, необходимо будет задействовать пищеварительную систему. Так как именно она непосредственно связана с нарушением дефекации. Однако так как пищеварительная система находится под управлением нервной системы и головного мозга , то целесообразно задействовать и эти системы. Необходимым и важным действием станет включение эндокринной системы , так как гормоны непосредственно участвуют в процессе пищеварения. Такой комплекс мер поможет сбалансированно подойти к профилактике запора. Эти системы можно задействовать как отдельно, так и совместно друг с другом. Разницей между комплексным воздействием и единичным станет степень воздействия на организм. Дабы избежать перегрузки, в программе реализована функция уменьшения уровня воздействия при включении дополнительных систем.
В разделе «КОРРЕКЦИЯ ПРИЧИН ПОРАЖЕНИЯ» можно включать следующие позиции: коррекция внешних воздействий, нарушения биополя и нарушение генетики . Это будет создавать условия для защиты от неблагоприятного влияния внешней среды, коррекции нарушений, передаваемых генетическим путём, и . Необходимо очищать организм от шлаков, токсинов и других вредных компонентов – это поможет наладить работу печени или, по крайней мере, облегчит её труд. Для этого логично активировать функции: клеточные шлаки, токсины, тяжёлые металлы. Что бы облегчить труд иммунной системы, полезно включить функции: вирусы, бактерии, бактериофаги, грибки, гельминты, или функцию "По выбору "ЛучНик".
 Раздел «ПРОФИЛАКТИКА. ОБЩИЕ». Такое нарушение, как запор
обозначено отдельной функцией. Это необходимый минимум, который можно использовать при данном расстройстве. Но поскольку степень нарушения может выходить за рамки работы только одной системы организма, то будет не лишним использовать такие профилактики, связанные с нарушением работы кишечника, как: амебиаз, болезнь Крона, гастрит, геморрой , грыжи пищеводного отверстия диафрагмы, дивертикулы, язвенная болезнь
. Нарушения, связанные с воспалительными процессами и вирусным поражением, такие как: дисбактериоз, энтеробиоз, колит(ы), энтерит , пищевая токсикоинфекция, проктит, сальмонеллез
также целесообразно задействовать. Не стоит забывать и о нарушениях, связанных с деятельностью центральной нервной системы, – это арахноидит, булимия, сотрясения головного мозга, невриты и невралгии
… Активация функции депрессия
может стать к ним полезным дополнением, так как запор может быть следствием стресса . Ещё одним важным моментом станет включение функций, связанных с заболеванием печени и выработкой желчи. Как мы уже описали, желчь является важным звеном в пищеварении, поэтому можно задействовать функции: г
епатит, желчекаменная болезнь, описторхоз, гельминтоз, холецистохолангит , дискинезия желчных путей, цирроз печени
. Полезным для профилактики может стать активация функции п
олипы
.
Раздел «ПРОФИЛАКТИКА. ОБЩИЕ». Такое нарушение, как запор
обозначено отдельной функцией. Это необходимый минимум, который можно использовать при данном расстройстве. Но поскольку степень нарушения может выходить за рамки работы только одной системы организма, то будет не лишним использовать такие профилактики, связанные с нарушением работы кишечника, как: амебиаз, болезнь Крона, гастрит, геморрой , грыжи пищеводного отверстия диафрагмы, дивертикулы, язвенная болезнь
. Нарушения, связанные с воспалительными процессами и вирусным поражением, такие как: дисбактериоз, энтеробиоз, колит(ы), энтерит , пищевая токсикоинфекция, проктит, сальмонеллез
также целесообразно задействовать. Не стоит забывать и о нарушениях, связанных с деятельностью центральной нервной системы, – это арахноидит, булимия, сотрясения головного мозга, невриты и невралгии
… Активация функции депрессия
может стать к ним полезным дополнением, так как запор может быть следствием стресса . Ещё одним важным моментом станет включение функций, связанных с заболеванием печени и выработкой желчи. Как мы уже описали, желчь является важным звеном в пищеварении, поэтому можно задействовать функции: г
епатит, желчекаменная болезнь, описторхоз, гельминтоз, холецистохолангит , дискинезия желчных путей, цирроз печени
. Полезным для профилактики может стать активация функции п
олипы
.
Использование раздела «ПРОФИЛАКТИКА. ОБЩИЕ» возможно только отдельно, за исключением раздела «ПРОФИЛАКТИКА. ОСТРЫЕ» – в целях уменьшения вероятности перегрузки.
Функции из раздела меню «ПРОФИЛАКТИКА. ОСТРЫЕ» возможно задействовать совместно с функциями других разделов. Важно задействовать позицию стресс – т.к. он, как правило, является причиной многих нарушений в организме, в том числе и запора. Поскольку мы работаем с пищеварительной системой, куда входит и выделительная, а в этом процессе активно участвует и лимфатическая система, то при работе с «Луч-Ником» будет не лишним использовать функцию лимфаденит . В остальном, все функции данного раздела можно активировать одновременно в любое время и использовать их совместно.
